Thứ tư, 27 tháng 3 năm 2013.- Lần đầu tiên các nhà khoa học tìm ra cách bảo vệ cơ thể bệnh nhân ung thư khỏi tác hại của hóa trị. Thuốc hóa trị có thể nhanh chóng tiêu diệt tế bào ung thư nhưng chúng cũng có tác dụng đối với mô khỏe mạnh của bệnh nhân. Ví dụ, điều trị có thể phá hủy tủy xương, chịu trách nhiệm sản xuất tế bào máu mới.
Các nhà khoa học tại Trung tâm nghiên cứu ung thư Fred Hutchinson ở Hoa Kỳ đã cố gắng tạo ra một "lá chắn" tế bào gốc để bảo vệ tủy xương của bệnh nhân đang điều trị. Họ đã làm điều này bằng cách sửa đổi các tế bào gốc máu của chính bệnh nhân và cấy ghép chúng để bảo vệ mô này.
Các kết quả của nghiên cứu sơ bộ được tiến hành với ba bệnh nhân bị ung thư não, theo các nhà khoa học thuộc Khoa học Dịch thuật Khoa học, cho thấy kết quả đáng khích lệ. Hai trong số các bệnh nhân sống sót lâu hơn dự kiến và người thứ ba vẫn sống ba năm sau khi điều trị và không có tiến triển bệnh.
Cách tiếp cận, các chuyên gia nói, là "hoàn toàn sáng tạo."
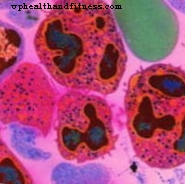
Cơ thể liên tục tạo ra các tế bào máu mới trong tủy xương, được tìm thấy bên trong xương dài. Tuy nhiên, mô này là một trong những loại thuốc dễ điều trị hóa trị nhất. Những loại thuốc này làm giảm sản xuất tế bào bạch cầu, làm tăng nguy cơ nhiễm trùng ở bệnh nhân. Số lượng hồng cầu giảm. chịu trách nhiệm vận chuyển oxy trong máu, gây khó thở và mệt mỏi trong người. Những tác dụng này, theo các nhà khoa học, là một trong những trở ngại lớn nhất trong việc sử dụng hóa trị và điều trị thường phải được dừng lại, trì hoãn hoặc giảm cho đến khi bệnh nhân cải thiện.
Và cho đến nay không có phương pháp điều trị ung thư nào được tìm thấy có hiệu quả như hóa trị. Trong nghiên cứu mới, các nhà khoa học tập trung vào những bệnh nhân mắc bệnh glioblastoma, một dạng ung thư não gần như luôn gây tử vong. Các nhà nghiên cứu đã trích xuất tủy xương từ các bệnh nhân và phân lập các tế bào gốc.
Sau đó, họ đã sử dụng một loại virus để "lây nhiễm" các tế bào với một gen có khả năng bảo vệ chúng khỏi tác động độc hại của hóa trị. Và sau đó họ lại cấy những tế bào gốc đã được sửa đổi này vào bệnh nhân. "Hóa trị bắn cả tế bào khối u và tế bào tủy xương, nhưng bằng cách đặt lá chắn bảo vệ trên tế bào tủy xương, chúng được bảo vệ trong khi các tế bào khối u không được bảo vệ", bác sĩ Jennifer Adair giải thích. Một trong những nhà nghiên cứu.
Về phần mình, Giáo sư Hans-Peter Kiếm, người đứng đầu nghiên cứu, nói rằng "chúng tôi thấy rằng những bệnh nhân được ghép tế bào gốc biến đổi gen có thể chịu đựng được hóa trị liệu tốt hơn và không có tác dụng phụ tiêu cực hơn những bệnh nhân mắc bệnh các nghiên cứu trước đây đã nhận được loại hóa trị tương tự mà không cần ghép tế bào gốc đã được sửa đổi. "
Theo các nhà khoa học, ba bệnh nhân tham gia nghiên cứu đã sống sót trung bình 22 tháng sau khi được cấy ghép. Khả năng sống sót trung bình của bệnh nhân mắc u nguyên bào thần kinh đệm - không cần ghép mới - chỉ hơn 12 tháng. Một trong những bệnh nhân vẫn còn sống 34 tháng sau khi được cấy ghép, các nhà khoa học cho biết. "Glioblastoma vẫn là một trong những bệnh ung thư tàn khốc nhất, với thời gian sống trung bình chỉ từ 12 đến 15 tháng", Tiến sĩ Maciej Mrugala, người cũng tham gia nghiên cứu cho biết.
Ông nói thêm rằng khoảng 50 đến 60% bệnh nhân mắc loại ung thư này phát triển khối u kháng hóa trị, vì vậy cấy ghép tế bào gốc mới được sửa đổi có thể là phương pháp điều trị "áp dụng" cho một số lượng lớn bệnh nhân. cho những bệnh nhân bị các dạng u não khác, chẳng hạn như u nguyên bào thần kinh, ông nói thêm. Như Giáo sư Susan Short thuộc tổ chức Nghiên cứu Ung thư Uk nói, "đây là một nghiên cứu rất thú vị và là một cách tiếp cận hoàn toàn sáng tạo để bảo vệ các tế bào khỏe mạnh trong quá trình điều trị ung thư."
"Nó cần phải được thử nghiệm ở nhiều bệnh nhân hơn nhưng điều đó có thể có nghĩa là trong tương lai chúng ta có thể sử dụng temozolomide (một loại thuốc hóa trị liệu) ở nhiều bệnh nhân bị u não hơn chúng ta nghĩ." Các nhà khoa học tin rằng chiến lược này cuối cùng cũng có thể mang lại lợi ích cho những bệnh nhân bị tủy xương bị ảnh hưởng do các rối loạn khác hoặc cho bệnh nhân nhiễm HIV hoặc AIDS trong đó việc cấy ghép có thể làm tăng số lượng tế bào kháng vi-rút.
Nguồn:
Tags:
gia đình SắC ĐẹP, Vẻ ĐẹP Tâm Lý HọC
Các nhà khoa học tại Trung tâm nghiên cứu ung thư Fred Hutchinson ở Hoa Kỳ đã cố gắng tạo ra một "lá chắn" tế bào gốc để bảo vệ tủy xương của bệnh nhân đang điều trị. Họ đã làm điều này bằng cách sửa đổi các tế bào gốc máu của chính bệnh nhân và cấy ghép chúng để bảo vệ mô này.
Các kết quả của nghiên cứu sơ bộ được tiến hành với ba bệnh nhân bị ung thư não, theo các nhà khoa học thuộc Khoa học Dịch thuật Khoa học, cho thấy kết quả đáng khích lệ. Hai trong số các bệnh nhân sống sót lâu hơn dự kiến và người thứ ba vẫn sống ba năm sau khi điều trị và không có tiến triển bệnh.
Cách tiếp cận, các chuyên gia nói, là "hoàn toàn sáng tạo."
Mô mẫn cảm
Cơ thể liên tục tạo ra các tế bào máu mới trong tủy xương, được tìm thấy bên trong xương dài. Tuy nhiên, mô này là một trong những loại thuốc dễ điều trị hóa trị nhất. Những loại thuốc này làm giảm sản xuất tế bào bạch cầu, làm tăng nguy cơ nhiễm trùng ở bệnh nhân. Số lượng hồng cầu giảm. chịu trách nhiệm vận chuyển oxy trong máu, gây khó thở và mệt mỏi trong người. Những tác dụng này, theo các nhà khoa học, là một trong những trở ngại lớn nhất trong việc sử dụng hóa trị và điều trị thường phải được dừng lại, trì hoãn hoặc giảm cho đến khi bệnh nhân cải thiện.
Và cho đến nay không có phương pháp điều trị ung thư nào được tìm thấy có hiệu quả như hóa trị. Trong nghiên cứu mới, các nhà khoa học tập trung vào những bệnh nhân mắc bệnh glioblastoma, một dạng ung thư não gần như luôn gây tử vong. Các nhà nghiên cứu đã trích xuất tủy xương từ các bệnh nhân và phân lập các tế bào gốc.
Lá chắn tế bào gốc
Sau đó, họ đã sử dụng một loại virus để "lây nhiễm" các tế bào với một gen có khả năng bảo vệ chúng khỏi tác động độc hại của hóa trị. Và sau đó họ lại cấy những tế bào gốc đã được sửa đổi này vào bệnh nhân. "Hóa trị bắn cả tế bào khối u và tế bào tủy xương, nhưng bằng cách đặt lá chắn bảo vệ trên tế bào tủy xương, chúng được bảo vệ trong khi các tế bào khối u không được bảo vệ", bác sĩ Jennifer Adair giải thích. Một trong những nhà nghiên cứu.
Về phần mình, Giáo sư Hans-Peter Kiếm, người đứng đầu nghiên cứu, nói rằng "chúng tôi thấy rằng những bệnh nhân được ghép tế bào gốc biến đổi gen có thể chịu đựng được hóa trị liệu tốt hơn và không có tác dụng phụ tiêu cực hơn những bệnh nhân mắc bệnh các nghiên cứu trước đây đã nhận được loại hóa trị tương tự mà không cần ghép tế bào gốc đã được sửa đổi. "
Theo các nhà khoa học, ba bệnh nhân tham gia nghiên cứu đã sống sót trung bình 22 tháng sau khi được cấy ghép. Khả năng sống sót trung bình của bệnh nhân mắc u nguyên bào thần kinh đệm - không cần ghép mới - chỉ hơn 12 tháng. Một trong những bệnh nhân vẫn còn sống 34 tháng sau khi được cấy ghép, các nhà khoa học cho biết. "Glioblastoma vẫn là một trong những bệnh ung thư tàn khốc nhất, với thời gian sống trung bình chỉ từ 12 đến 15 tháng", Tiến sĩ Maciej Mrugala, người cũng tham gia nghiên cứu cho biết.
Ông nói thêm rằng khoảng 50 đến 60% bệnh nhân mắc loại ung thư này phát triển khối u kháng hóa trị, vì vậy cấy ghép tế bào gốc mới được sửa đổi có thể là phương pháp điều trị "áp dụng" cho một số lượng lớn bệnh nhân. cho những bệnh nhân bị các dạng u não khác, chẳng hạn như u nguyên bào thần kinh, ông nói thêm. Như Giáo sư Susan Short thuộc tổ chức Nghiên cứu Ung thư Uk nói, "đây là một nghiên cứu rất thú vị và là một cách tiếp cận hoàn toàn sáng tạo để bảo vệ các tế bào khỏe mạnh trong quá trình điều trị ung thư."
"Nó cần phải được thử nghiệm ở nhiều bệnh nhân hơn nhưng điều đó có thể có nghĩa là trong tương lai chúng ta có thể sử dụng temozolomide (một loại thuốc hóa trị liệu) ở nhiều bệnh nhân bị u não hơn chúng ta nghĩ." Các nhà khoa học tin rằng chiến lược này cuối cùng cũng có thể mang lại lợi ích cho những bệnh nhân bị tủy xương bị ảnh hưởng do các rối loạn khác hoặc cho bệnh nhân nhiễm HIV hoặc AIDS trong đó việc cấy ghép có thể làm tăng số lượng tế bào kháng vi-rút.
Nguồn:















-eksperci-mwi-ca-prawd.jpg)