1 viên chứa 3 mg hoặc 5 mg natri warfarin. Các viên thuốc có chứa lactose.
| Tên | Nội dung của gói | Hoạt chất | Giá 100% | Sửa đổi lần cuối |
| Warfin | 100 chiếc, bàn | Warfarin | PLN 28,44 | 2019-04-05 |
Hoạt động
Thuốc chống đông máu. Nó hoạt động như một chất chống đông máu bằng cách ngăn chặn cạnh tranh việc giảm vitamin K và 2,3 epoxit của nó thành vitamin KH2. Vitamin KH2 cần thiết để một số protein đông máu phụ thuộc vitamin K (yếu tố phức hợp prothrombin VII, IX và X) được carboxyl hóa bởi axit gamma-glutamic và để có được hoạt tính đông tụ. Protein C và protein đồng nhân tố S của nó, chất ức chế đông máu phụ thuộc vitamin K tự nhiên, cũng bị ảnh hưởng bởi điều này. Bằng cách ức chế sự chuyển đổi vitamin K, chế phẩm này làm cho gan sản xuất và bài tiết một phần protein đông tụ cacboxyl hóa và khử cacbonxyl hóa. Warfarin tồn tại dưới dạng hai đồng phân: S-warfarin mạnh hơn R-warfarin 5 lần. Warfarin được hấp thu nhanh chóng và hoàn toàn. Nó liên kết 98-99% với protein huyết tương. R-warfarin được chuyển hóa, ví dụ: bởi CYP1A2, CYP3A4 và carbonyl reductase, trong khi S-warfarin được chuyển hóa gần như hoàn toàn bởi enzym đa hình CYP2C9. T0,5 R-warfarin là 37-89 giờ, trong khi đối với S-warfarin là 21-43 giờ. 90% liều uống được thải trừ qua nước tiểu, chủ yếu dưới dạng chất chuyển hóa. Sau khi ngừng điều trị bằng warfarin, mức prothrombin sẽ bình thường hóa sau khoảng 4-5 ngày.
Liều lượng
Bằng miệng. Khoảng mục tiêu đối với giá trị INR trong quá trình kháng đông đường uống trong dự phòng biến chứng huyết khối tắc mạch sau khi phục hình van là 2,5-3,5, trong các chỉ định khác là 2,0-3,0. Người lớn. Ở những bệnh nhân có trọng lượng cơ thể bình thường và INR tự phát là 1,2, hoặc ở những bệnh nhân bị rối loạn hoặc đang dùng thuốc ảnh hưởng đến hiệu quả, liều khởi đầu được khuyến cáo là 5 mg warfarin (*) trong 2 ngày liên tục; Điều trị được tiếp tục như mô tả dưới đây dựa trên kết quả INR vào Ngày thứ 3 của điều trị. Ngày 1-2: 10 mg / ngày hoặc 5 mg / ngày (*). Ngày 3 - INR 4.0: nghỉ một ngày. Ngày 4-6 - 4,5 INR: nghỉ hai ngày, sau đó 1,5 mg / ngày. Từ ngày thứ 7 của liệu pháp - 1,1-1,4 INR: tăng liều hàng tuần của warfarin lên 20%; INR 1,5-1,9: tăng 10% liều warfarin hàng tuần; INR 2.0-3.0: liều duy trì; INR 3,1-4,5: giảm liều hàng tuần 10%; INR> 4,5: liều thấp hơn cho đến khi xác định INR INR. Việc xác định INR được thực hiện hàng ngày cho đến khi đạt được giá trị mục tiêu ổn định, thường là 5 đến 6 ngày sau khi bắt đầu dùng thuốc. Khoảng cách giữa các lần xác định INR liên tiếp sau đó được kéo dài hàng tuần, cuối cùng đạt khoảng 4 tuần. Nếu có sự dao động lớn về giá trị INR, hoặc nếu bệnh nhân bị bệnh gan hoặc các rối loạn ảnh hưởng đến sự hấp thu vitamin K, thì khoảng cách giữa các lần đo tiếp theo phải dưới 4 tuần. Việc bổ sung thuốc mới hoặc ngừng thuốc hiện có thì cần theo dõi INR thường xuyên hơn. Trong điều trị dài hạn, điều chỉnh liều warfarin hàng tuần theo hướng dẫn nêu trên. Nếu liều cần điều chỉnh, việc xác định INR tiếp theo nên được thực hiện 1 hoặc 2 tuần sau khi thực hiện thay đổi. Sau khoảng thời gian này, các khoảng thời gian đo có thể được kéo dài trở lại 4 tuần dự định. Bọn trẻ. Điều trị bằng warfarin không được khuyến cáo ở trẻ sơ sinh do nguy cơ thiếu đồng thời vitamin K. Ngày 1 - INR 1,0-1,3: liều tải 0,2 mg / kg. Ngày 2-4 (thời kỳ bão hòa) - INR 1,1-1,3: liều tải lặp lại; INR 1,4-3,0: 50% liều tải; INR 3,1-3,5: 25% liều tải; INR> 3,5: giữ cho đến khi INR Điều trị duy trì - 1,1-1,4 INR: tăng 20% liều warfarin hàng tuần; INR 1,5-1,9: tăng 10% liều warfarin hàng tuần; INR 2.0-3.0: liều duy trì; INR 3,1-3,5: giảm liều hàng tuần 10%; INR> 3,5: giữ cho đến INR. Điều trị phẫu thuật theo lịch trình: xác định INR một tuần trước khi phẫu thuật theo lịch trình. Ngừng warfarin 1-5 ngày trước khi phẫu thuật; nếu bạn có nguy cơ huyết khối cao, hãy tiêm dưới da liệu pháp dự phòng bằng heparin trọng lượng phân tử thấp. Ngừng warfarin trước khi phẫu thuật: 5 ngày khi INR> 4,0; 3 ngày khi INR 3.0-4.0; 2 ngày khi INR 2.0-3.0. Xác định INR vào buổi tối trước khi làm thủ thuật và dùng 0,5-1 mg vit. Qua đường uống hoặc tiêm tĩnh mạch. K, nếu INR> 1,8. Cân nhắc nhu cầu truyền heparin không phân đoạn hoặc heparin trọng lượng phân tử thấp dự phòng trong ngày phẫu thuật. Tiếp tục sử dụng heparin trọng lượng phân tử thấp SC trong 5-7 ngày sau phẫu thuật song song với warfarin tái sử dụng.Tiếp tục với liều duy trì warfarin thông thường của bạn vào buổi tối cùng ngày sau tiểu phẫu; sau phẫu thuật lớn, dùng warfarin từ ngày bắt đầu nuôi dưỡng qua đường ruột. Các nhóm bệnh nhân đặc biệt. Bệnh nhân cao tuổi cần liều thấp hơn bệnh nhân trẻ tuổi (người lớn). Bệnh nhân suy thận có thể yêu cầu liều lượng warfarin thấp hơn hoặc cao hơn tùy thuộc vào tình trạng cơ bản của họ. Bệnh nhân suy gan có thể yêu cầu liều lượng warfarin thấp hơn. Suy gan có thể làm tăng tác dụng của warfarin bằng cách ức chế tổng hợp các yếu tố đông máu và giảm chuyển hóa của warfarin. Chú ý. Các viên thuốc có thể được chia thành các liều lượng bằng nhau.
Chỉ định
Điều trị và phòng ngừa huyết khối tĩnh mạch sâu và thuyên tắc phổi. Phòng ngừa thứ phát nhồi máu cơ tim và phòng ngừa các biến chứng huyết khối tắc mạch (đột quỵ hoặc tắc mạch ngoại vi) sau nhồi máu cơ tim. Phòng ngừa biến chứng huyết khối tắc mạch (đột quỵ hoặc tắc mạch tuần hoàn ngoại vi) ở bệnh nhân rung nhĩ, bệnh lý van hoặc sau khi làm van tim giả.
Chống chỉ định
Quá mẫn với warfarin hoặc bất kỳ tá dược nào. Xu hướng chảy máu (bệnh von Willebrand, bệnh máu khó đông, giảm tiểu cầu, rối loạn chức năng tiểu cầu). Suy gan nặng và xơ gan. Huyết áp cao không được điều trị hoặc không kiểm soát được. Chảy máu nội sọ gần đây. Các tình trạng dẫn đến chảy máu nội sọ như chứng phình động mạch não. Xu hướng thường xuyên bị ngã do tình trạng thần kinh hoặc sự thay đổi sức khỏe khác. Các thủ tục phẫu thuật trong khu vực u.u.n. hoặc mắt. Các tình trạng dễ gây chảy máu ở đường tiêu hóa hoặc đường tiết niệu, ví dụ như biến chứng xuất huyết tiêu hóa, viêm túi thừa hoặc tiền sử ung thư. Viêm nội tâm mạc nhiễm trùng hoặc tràn dịch màng ngoài tim. Sa sút trí tuệ, rối loạn tâm thần, nghiện rượu và các tình trạng khác mà sự tuân thủ của bệnh nhân có thể không đạt yêu cầu và không thể sử dụng liệu pháp chống đông máu một cách an toàn. Sử dụng đồng thời St John's wort (Hypericum perforatum). Tôi mang thai 3 tháng cuối và 4 tuần cuối của thai kỳ.
Các biện pháp phòng ngừa
Nếu cần tác dụng chống đông máu nhanh chóng, nên bắt đầu điều trị bằng heparin; Điều trị bằng heparin sau đó được tiếp tục khi bắt đầu điều trị bằng warfarin trong 5 đến 7 ngày, cho đến khi đạt được INR duy trì các giá trị mục tiêu trong ít nhất 2 ngày. Ở những bệnh nhân thiếu protein C hoặc protein S bẩm sinh, bước đầu tiên là dùng heparin để tránh hoại tử do coumarin; đồng thời, liều ban đầu của warfarin không được vượt quá 5 mg; Điều trị bằng heparin nên được tiếp tục trong 5-7 ngày như đã mô tả ở trên. Cần đặc biệt thận trọng khi sử dụng chế phẩm ở bệnh nhân cao tuổi (chuyển hóa ở gan của warfarin cũng như sản xuất các yếu tố đông máu bị chậm lại ở người cao tuổi, điều này dễ dẫn đến tác dụng điều trị của warfarin quá mức). Cường giáp, sốt, suy tuần hoàn mất bù, suy gan có thể làm tăng tác dụng của warfarin. Tác dụng có thể ít hơn trong suy giáp. Trong suy thận và hội chứng thận hư, phần warfarin tự do trong máu tăng lên, tùy theo bệnh đi kèm, có thể làm giảm hoặc tăng tác dụng của warfarin. Trong tất cả những điều trên Trong những trường hợp này, tình trạng lâm sàng và INR của bệnh nhân cần được theo dõi cẩn thận. Calciphylaxis là một vôi hóa mạch máu hiếm gặp với hội chứng hoại tử da liên quan đến tỷ lệ tử vong cao. Tình trạng này chủ yếu gặp ở những bệnh nhân bị bệnh thận giai đoạn cuối đang lọc máu hoặc ở những bệnh nhân có các yếu tố nguy cơ đã biết như thiếu protein C hoặc S, tăng phosphat huyết, tăng calci huyết hoặc giảm albumin máu. Các trường hợp giảm cân bằng calciphylaxis hiếm khi được báo cáo ở những bệnh nhân dùng warfarin, cũng không có bằng chứng về bệnh thận. Nếu chẩn đoán rối loạn nhịp tim, cần bắt đầu điều trị thích hợp và cân nhắc việc ngừng dùng warfarin cho bệnh nhân. Nhổ răng thường có thể được thực hiện với INR là 2-2,2; cần thận trọng trong các quy trình phẫu thuật khác và INR được điều chỉnh đến giá trị thích hợp cho quy trình. Cần tránh thay đổi mạnh mẽ thói quen ăn uống trong thời gian điều trị, vì hàm lượng vitamin K trong thực phẩm có thể cản trở việc điều trị bằng warfarin (các yếu tố có thể ảnh hưởng đến việc điều trị bao gồm: chuyển sang chế độ ăn chay, ăn kiêng rất hạn chế, trầm cảm, nôn mửa, tiêu chảy, tiêu chảy do mỡ hoặc kém hấp thu từ các nguyên nhân). Nếu xuất huyết xảy ra khi điều trị warfarin, nên nghi ngờ nguyên nhân tại chỗ, bất kể giá trị INR hiện tại. Dữ liệu tách biệt về sự xuất hiện của kháng warfarin (cực kỳ hiếm) đã được công bố; những bệnh nhân này cần liều gấp 5 đến 20 lần để đạt được đáp ứng điều trị. Nếu phản ứng của bệnh nhân với warfarin kém, nên loại trừ các nguyên nhân khác có khả năng xảy ra cao hơn: bệnh nhân không tuân thủ, tương tác thuốc hoặc thực phẩm và lỗi trong phòng thí nghiệm. Các yêu cầu về đáp ứng và liều lượng của warfarin tùy thuộc vào từ sự biến đổi gen trong gen CYP2C9 và VKORC1; tùy thuộc vào kiểu gen của bệnh nhân, có thể cần điều chỉnh liều; chất chuyển hóa kém (CYP2C9) yêu cầu liều khởi đầu và liều duy trì thấp hơn. Có nhiều nguy cơ xảy ra tương tác thuốc khi warfarin được sử dụng đồng thời với các thuốc khác, các chế phẩm thảo dược hoặc thực phẩm chức năng, do đó cần tăng cường theo dõi đáp ứng điều trị với warfarin khi bắt đầu hoặc kết thúc các thuốc khác trong quá trình điều trị warfarin. Do thành phần lactose, thuốc không được sử dụng cho những bệnh nhân không dung nạp galactose di truyền, thiếu men Lapp lactase hoặc kém hấp thu glucose-galactose.
Hoạt động không mong muốn
Thường gặp: chảy máu, buồn nôn, nôn, tiêu chảy. Hiếm gặp: hoại tử biểu bì do coumarin, hội chứng tím ngón chân (nên ngừng dùng warfarin, các tổn thương da thường từ từ biến mất). Rất hiếm: viêm mạch, vôi hóa khí quản, tăng men gan thoáng qua, viêm gan ứ mật, rụng tóc thoáng qua, phát ban, nổi ban đầu, phản ứng dị ứng (thường phát ban), thuyên tắc cholesterol. Chưa biết: calciphylaxis.
Mang thai và cho con bú
Warfarin đi qua nhau thai; được chống chỉ định trong ba tháng đầu của thai kỳ (đã quan sát thấy nguy cơ gây quái thai, hội chứng warfarin ở thai nhi và dị tật thần kinh trung ương) và trong 4 tuần cuối của thai kỳ (tăng nguy cơ chảy máu ở mẹ và thai và tăng tỷ lệ tử vong của thai nhi, đặc biệt là trong khi sinh). Nếu có thể, nên tránh sử dụng warfarin trong suốt thai kỳ; trong những trường hợp đặc biệt, bác sĩ chuyên khoa có thể xem xét điều trị như vậy. Warfarin không đi vào sữa mẹ; dùng được trong thời kỳ cho con bú.
Tương tác
Warfarin là một hỗn hợp của các chất đối quang: R-warfarin được chuyển hóa chủ yếu bởi CYP1A2 và CYP3A4, trong khi S-warfarin được chuyển hóa chủ yếu bởi CYP2C9. Chất nền hoặc chất ức chế CYP1A2, CYP2C9 hoặc CYP3A4 (ví dụ như amiodarone hoặc metronidazole) có thể làm tăng nồng độ warfarin trong máu và INR, làm tăng nguy cơ chảy máu; Có thể cần giảm liều warfarin và tăng theo dõi khi điều trị phối hợp; Khi ngừng điều trị kết hợp, nồng độ warfarin trong máu sẽ giảm với nguy cơ phát triển các mức điều trị dưới mức. Các chất cảm ứng CYP1A2, CYP2C9 hoặc CYP3A4 (ví dụ như thuốc chống động kinh hoặc thuốc chống lao) có thể làm giảm nồng độ trong máu của warfarin và INR, làm giảm hiệu quả của warfarin; có thể cần tăng liều warfarin và tăng cường theo dõi trong quá trình điều trị phối hợp; Khi ngừng điều trị kết hợp, nồng độ warfarin trong máu sẽ tăng lên với nguy cơ ở mức siêu trị liệu (tác dụng của chất cảm ứng có thể tồn tại trong vài tuần sau khi kết thúc điều trị). Một số loại thuốc nhất định có thể ảnh hưởng đến sự hấp thu hoặc tuần hoàn gan ruột của warfarin, ví dụ như cholestyramine. Warfarin có thể bị thay thế khỏi liên kết với protein huyết tương, do đó làm tăng phần tự do, dẫn đến tăng chuyển hóa và thải trừ warfarin, dẫn đến giảm tác dụng, trừ khi bệnh nhân bị suy gan. Các loại thuốc ảnh hưởng đến tiểu cầu và quá trình đông máu nguyên phát (ví dụ: axit acetylsalicylic, clopidogrel, ticlopidine, dipyridamole và hầu hết các NSAID) và liều cao của penicillin có thể gây ra tương tác dược lực học và khiến bệnh nhân bị biến chứng chảy máu nặng. Steroid đồng hóa, azapropazone, erythromycin và một số cephalosporin ức chế sản xuất trực tiếp các yếu tố đông máu phụ thuộc vitamin K và làm tăng tác dụng của warfarin. Bổ sung nhiều vitamin K trong chế độ ăn uống sẽ hạn chế tác dụng của warfarin. Sự hấp thụ vitamin K bị ức chế, bao gồm do tiêu chảy, nó có thể làm tăng tác dụng của warfarin. Bệnh nhân có chế độ ăn uống không đủ vitamin K phụ thuộc vào vitamin K2 do vi khuẩn trong ruột sản xuất; ở những bệnh nhân này, nhiều loại thuốc kháng sinh có thể làm giảm sản xuất vitamin K2, dẫn đến tăng tác dụng của warfarin. Uống nhiều rượu ở bệnh nhân suy gan làm tăng tác dụng của warfarin. Quinine trong đồ uống bổ cũng có thể làm tăng tác dụng của warfarin. Nước ép nam việt quất và các sản phẩm nam việt quất khác có thể làm tăng tác dụng của warfarin, vì vậy hãy tránh tiêu thụ các sản phẩm này khi đang sử dụng warfarin. Nếu bệnh nhân cần điều trị giảm đau định kỳ trong khi điều trị bằng warfarin, paracetamol hoặc opioid là những thuốc được khuyến cáo. Thuốc làm tăng tác dụng của warfarin: NSAID, thuốc chống đông máu, dextropropoxyphen, paracetamol (tác dụng trở nên rõ ràng sau 1-2 tuần sử dụng liên tục), tramadol, amiodarone, propafenone, quinidine, amoxicillin, azithromycin, cefalexin, cefamandol, cefurmetazol, cefurmetazol , chloramphenicol, ciprofloxacin, clarithromycin, clindamycin, doxycycline, erythromycin, gatifloxacin, grepafloxacin, isoniazid, latamoksef, levofloxacin, metronidazole, moxifloxacin, nalidixic acid, norfloxacin, Grepafloxacin, isoniazid, latamoksef, levofloxacin, metronidazole, moxifloxacin, nalidixic acid, norfloxacin, sulfamexpriole, sulfamexpriole, sulfamexprim itraconazole, ketoconazole, miconazole (cũng là gel uống), allopurinol, sulfinpyrazone, capecitabine, cyclophosphamide, etoposide, fluorouracil, flutamide, ifosfamide, leflunomide, mesna, methotrexate, sulofenurrazin, tamoxipegafurrazin, tegafurrazin , bezafibrate, clofibrate, Fenofibrate, fluvastatin, gemfibrozil, lovastatin, simvastatin, vitamin A, vitamin E, carboxuridine, chloral hydrate, codeine, disulfiram, axit ethacrynic, fluvoxamine, vắc xin cúm, alpha và beta interferon, phenytoin, proguanil, quinine, (hormone đồng hóa và androgen) hormone steroid tuyến giáp, troglitazone, axit valproic, zafirlukast, các chế phẩm thảo dược có chứa bạch quả (Ginkgo biloba), tỏi (Allium sativum), bạch chỉ (Angelica sinensis, chứa coumarin), đu đủ (Carica đu đủ) hoặc cây xô thơm (Salvia miltiorrhiza, làm giảm thải trừ warfarin). Có những báo cáo cho thấy rằng noscapine, như glucosamine, dù được sử dụng cùng với chondroitin sulphat hay không, có thể làm tăng INR ở những bệnh nhân dùng warfarin. Thuốc làm giảm tác dụng của warfarin: cloxacillin, dicloxacillin, flucloxacillin, nafcillin, rifampicin, carbamazepine, phenobarbital, primidone, azatropine, cyclosporin, mercaptopurine, mitotane, barbiturates, chlordiaonezepoxide, aminipyrol, aminipyropirol, aminopyropirol, aminipyrolidrolidrolidroltimrophide , vitamin C, các chế phẩm thảo dược có chứa nhân sâm (Panax spp.), St. John's wort (Hypericum perforatum) - các chế phẩm thảo dược có chứa St. John's wort không nên kết hợp với warfarin; tác dụng gây ra enzyme có thể tồn tại đến 2 tuần sau khi ngừng điều trị bằng St. John's wort; nếu bạn đang dùng St. John's wort, hãy kiểm tra INR của bạn và ngừng dùng St. John's wort, hãy theo dõi cẩn thận INR của bạn vì nó có thể tăng lên khi ngừng St. John's wort và liều warfarin của bạn có thể cần được điều chỉnh. Tiêu thụ thực phẩm có chứa vitamin K trong thời gian điều trị bằng warfarin nên càng ít càng tốt. Các nguồn cung cấp vitamin K dồi dào nhất là các loại rau xanh và lá, chẳng hạn như: lá rau dền, bơ, bông cải xanh, cải Brussels, bắp cải, dầu hạt cải, lá cải thìa, hẹ, rau mùi, vỏ dưa chuột (nhưng không phải dưa chuột bỏ vỏ), rau diếp xoăn (rau diếp xoăn), lá bắp cải savoy, trái kiwi, lá rau diếp, lá bạc hà, hạt mù tạt, dầu ô liu, mùi tây, đậu Hà Lan, hạt hồ trăn, rong biển tím, lá rau bina, hành tây non, đậu nành, dầu đậu nành, lá trà (nhưng không phải trà ), củ cải hoặc cải xoong. Hút thuốc có thể làm tăng độ thanh thải warfarin, và những người hút thuốc có thể yêu cầu liều cao hơn một chút so với những người không hút thuốc; mặt khác, bỏ thuốc lá có thể nâng cao tác dụng của warfarin - theo dõi cẩn thận INR trong quá trình bỏ thuốc của người nghiện thuốc lá nặng là bắt buộc. Warfarin có thể làm tăng tác dụng của thuốc trị đái tháo đường đường uống được gọi là sulfonylureas.
Giá bán
Warfin, giá 100% PLN 28,44
Chế phẩm có chứa chất: Warfarin
Thuốc được hoàn lại: CÓ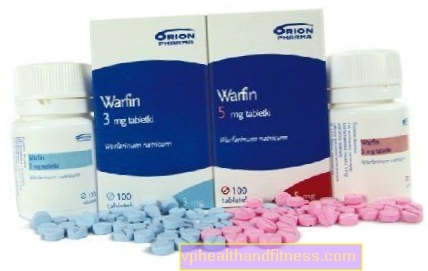









---dziaanie-i-skutki-przyjmowania.jpg)







.jpg)