Hội chứng mạch vành cấp là một phức hợp triệu chứng lâm sàng do giảm đột ngột lưu lượng máu trong động mạch vành có nhiệm vụ cung cấp oxy và chất dinh dưỡng cho tim. Do đó, thiếu máu cục bộ trong cơ tim có thể dẫn đến hoại tử, tức là nhồi máu cơ tim. Nguyên nhân và triệu chứng của ACS là gì?
Mục lục
- Hội chứng mạch vành cấp tính - các triệu chứng
- Hội chứng mạch vành cấp tính - chẩn đoán
- Hội chứng mạch vành cấp - điều trị
- Hội chứng mạch vành cấp tính - sơ cứu
- Các biến chứng của hội chứng mạch vành cấp tính
- Hội chứng mạch vành cấp tính - tiên lượng và phục hồi chức năng
Hội chứng mạch vành cấp tính (ACS) là một trong những biểu hiện của bệnh thiếu máu cơ tim được hiểu rộng rãi liên quan đến những thay đổi bệnh lý trong động mạch tim, tức là bệnh động mạch vành. Ngoài bệnh mạch vành cấp, chúng ta còn có thể phân biệt các hội chứng mạch vành ổn định. Như tên cho thấy, sự phân chia này chủ yếu là do các động lực khác nhau của khóa học. Hơn 98% nguyên nhân cơ bản của bệnh mạch vành là do xơ vữa động mạch.
Xơ vữa động mạch là một bệnh viêm mãn tính của các động mạch dẫn đến sự hình thành cái gọi là mảng xơ vữa động mạch trong các bức tường của chúng. Mảng trưởng thành bao gồm một lớp vỏ bao gồm các tế bào cơ và collagen, và một lõi lipid. Chúng dẫn đến thu hẹp lòng động mạch.
Xơ vữa động mạch trong động mạch vành có thể hạn chế lưu lượng máu, trong trạng thái tăng nhu cầu oxy của cơ tim, ví dụ như khi tập thể dục, có thể dẫn đến thiếu máu cục bộ biểu hiện bằng đau ngực.
Cơ chế được mô tả là nguyên nhân của cơn đau thắt ngực ổn định (hay cơn đau thắt ngực), là một hội chứng mạch vành ổn định.
Ngược lại, ACS thường được gây ra do vỡ mảng xơ vữa động mạch và tắc nghẽn đột ngột động mạch vành. Sự hạn chế dòng chảy có thể do vật liệu tắc mạch do vỡ mảng bám hoặc do huyết khối phát triển trên giường vỡ.
Nguyên nhân của các hội chứng cấp tính thường được gọi là mảng không ổn định. Chúng có thể nhỏ và không gây ra các triệu chứng đau thắt ngực ổn định, nhưng có vỏ mỏng và lõi tương đối lớn, khiến chúng dễ bị vỡ.
Huyết khối phát triển trong động mạch không phải đóng hoàn toàn lòng mạch trong mọi trường hợp. Các tác động cũng phụ thuộc phần lớn vào vị trí của nó trong tuần hoàn mạch vành. Kết quả là, những người bị ảnh hưởng bởi một sự kiện như vậy tạo thành một nhóm bệnh nhân không đồng nhất và hội chứng mạch vành cấp tính có thể được chia thành:
- đau thắt ngực không ổn định (UA) - tổn thương mảng bám gây suy giảm dòng chảy trong động mạch vành, nhưng nó không đóng hoàn toàn
- Nhồi máu cơ tim không có đoạn ST chênh lên - NSTEMI - có thể là hậu quả của UA, nhưng trong trường hợp này các tế bào cơ tim đã bị tổn thương do thiếu máu cục bộ;
- nhồi máu cơ tim với đoạn ST chênh lên - STEMI - huyết khối trên mảng xơ vữa vỡ thường làm đóng hoàn toàn lòng động mạch, dẫn đến hoại tử cơ tim.
Hội chứng mạch vành cấp có thể xảy ra cả ở những người đã có vấn đề về mạch vành từ trước hoặc là biểu hiện đầu tiên của bệnh thiếu máu cơ tim, cần điều trị mãn tính.
Các nguyên nhân hiếm gặp, không do xơ vữa của nhồi máu cơ tim là bất kỳ tình trạng nào có thể làm đảo lộn sự cân bằng giữa nhu cầu oxy của tim và hạn chế dòng chảy trong động mạch vành. Bao gồm các:
- dị tật tim (hẹp hoặc trào ngược động mạch chủ)
- ngộ độc carbon monoxide
- nhiễm trùng huyết
- thiếu máu sâu
- cuộc khủng hoảng tăng huyết áp
- hạ huyết áp kéo dài
- khủng hoảng tuyến giáp
- Rối loạn nhịp tim
- sự tắc nghẽn
- sử dụng cocaine và nhiều loại khác.
Hội chứng mạch vành cấp tính - các triệu chứng
Triệu chứng chính và phổ biến nhất là đau ngực. Nó thường bị nghiền nát, ép chặt, mặc dù đôi khi có thể bị ngứa.
Cơn đau thường nằm sau xương ức và có thể lan tỏa đặc trưng - thường xuyên nhất đến hàm dưới, vai trái và cánh tay trên. Nó xuất hiện đột ngột và thường kéo dài hơn 20 phút. Dùng nitroglycerin ngậm dưới lưỡi không làm giảm các triệu chứng.
Những đặc điểm này phân biệt cơn đau nhồi máu với cơn đau thắt ngực ổn định.
Trái ngược với cơn đau tim, cơn đau là do gắng sức (hoặc căng thẳng nặng) và kéo dài đến vài phút - cơn đau giảm đi khi nghỉ ngơi hoặc sau khi dùng nitroglycerin.
Thực hành lâm sàng cho thấy rõ ràng rằng các triệu chứng của hội chứng vành cấp không phải lúc nào cũng góp phần tạo nên một bức tranh gợi ý, rõ ràng như vậy.
Ví dụ, ở người già hoặc bệnh nhân tiểu đường, cơn đau có thể ít nghiêm trọng hơn hoặc hoàn toàn không có. Các triệu chứng kèm theo cơn đau tim có thể bao gồm:
- suy nhược, da nhợt nhạt và tăng tiết mồ hôi
- đánh trống ngực (do nhịp tim nhanh xoang hoặc rối loạn nhịp tim do thiếu máu cục bộ)
- khó thở (đây có thể là triệu chứng duy nhất của ACS, tạo thành cái gọi là "mặt nạ" của cơn đau; có thể do suy giảm chức năng của tâm thất trái và phù phổi do nhồi máu rộng; có thể kèm theo chảy dịch có bọt, màu máu)
- đau bụng trên, buồn nôn và nôn (có thể xảy ra đặc biệt trong trường hợp nhồi máu thành dưới của tim)
- sợ hãi và lo lắng nghiêm trọng
Hội chứng mạch vành cấp tính - chẩn đoán
Chẩn đoán ACS chủ yếu được xác định bởi các triệu chứng được báo cáo bởi bệnh nhân, nhưng các xét nghiệm bổ sung được thực hiện để xác minh nghi ngờ.
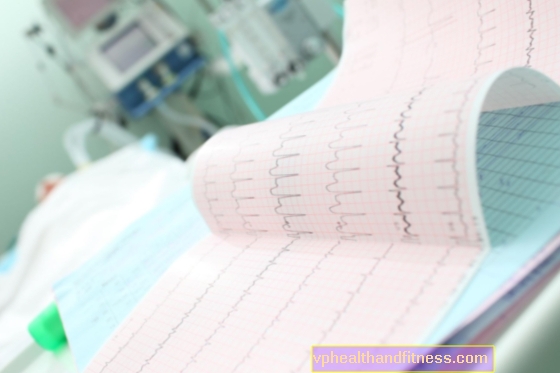
Yếu tố quan trọng ở đây là xét nghiệm điện tâm đồ, hoặc EKG. Nó được thực hiện thường xuyên bởi một nhóm y tế khẩn cấp được gọi là.
Một tính năng đặc trưng của "ECG nhồi máu" là cái gọi là Sóng Parde, tức là đoạn ST chênh lên (do đó có thuật ngữ nhồi máu STEMI). Hình ảnh này khác với hình ảnh được thấy trong nhồi máu UA hoặc NSTEMI.
Tuy nhiên, việc diễn giải bản ghi điện tâm đồ không phải lúc nào cũng đơn giản như vậy. Bản ghi trong quá trình nhồi máu có thể trải qua những thay đổi cụ thể theo thời gian - cơn nhồi máu tiến triển, do đó những thay đổi thu được có thể ít đặc trưng hơn. Điều này thường đòi hỏi thử nghiệm phải được lặp lại trong các khoảng thời gian.
Cần lưu ý rằng trong một số lượng lớn các trường hợp đau thắt ngực không ổn định và nhồi máu NSTEMI, việc ghi điện tâm đồ lúc nghỉ ngơi có thể đúng.
Một cuộc kiểm tra bổ sung cũng có thể là một bài kiểm tra hình ảnh như siêu âm tim, tức là ECHO tim. Có thể hình dung các bất thường về co bóp cơ tim do thiếu máu cục bộ và hoại tử.
Một xét nghiệm rất quan trọng được thực hiện trong trường hợp hội chứng mạch vành cấp tính là xác định troponin tim trong phòng thí nghiệm. Troponin là protein được tìm thấy trong các tế bào của cơ tim, đóng vai trò thiết yếu trong quá trình co bóp của cơ tim.
Hoại tử do thiếu máu cục bộ khiến nồng độ trong máu của họ tăng lên đáng kể. Chính sự hiện diện của troponin “dương tính” - dấu hiệu của hoại tử cơ tim cho phép chúng ta định nghĩa hội chứng mạch vành cấp như một cơn đau tim (trong cơn đau thắt ngực không ổn định, troponin tim ở dưới giới hạn bình thường).
Nồng độ của chúng không bắt đầu tăng cho đến khoảng 3 giờ sau khi động mạch đóng lại. Do đó, điều quan trọng là phải thực hiện hai hoặc nhiều phép xác định có thể cho thấy các động lực tăng trưởng đặc trưng.
Hội chứng mạch vành cấp - điều trị
Phương pháp điều trị ACS chính hiện nay là chụp động mạch vành và PCI (PCI). can thiệp mạch vành qua da), tức là can thiệp mạch vành qua da. Chụp động mạch vành (hay chụp động mạch vành) là một phương pháp xâm lấn để hình ảnh động mạch vành.
Nó bao gồm việc đưa các ống thông đặc biệt vào động mạch vành qua các động mạch đùi hoặc xuyên tâm. Quan sát bằng tia X của tim cho phép hình ảnh động của tuần hoàn mạch vành, cho phép xác định vị trí của các khe hở và vật cản. PCI bao gồm một số thủ tục:
- nong mạch vành qua da (PTCA) có hoặc không có đặt stent
- và hiện được sử dụng ít thường xuyên hơn trong các chỉ định cụ thể: cắt đoạn cắt động mạch, cắt đốt và điều trị nội mạch.
PTCA bao gồm phục hồi tình trạng thu hẹp của động mạch bằng bóng qua da, và trong giai đoạn tiếp theo là đặt stent - một cuộn dây đặc biệt có cấu trúc dạng lưới, được sử dụng để tăng và duy trì sự thông thoáng của động mạch vành.
Càng ngày, việc đặt stent càng được thực hiện trực tiếp - không cần nới rộng trước. Hiện nay, đặt stent là phương pháp PCI phổ biến và hiệu quả nhất trong các hội chứng mạch vành cấp cũng như đau thắt ngực ổn định.
Bất kỳ bệnh nhân nào được chẩn đoán mắc hội chứng mạch vành cấp có đoạn ST chênh lên (STEMI) dựa trên các triệu chứng và điện tâm đồ nên được chuyển đến đơn vị tim mạch xâm lấn càng sớm càng tốt để cấp cứu PCI sơ cấp. Tình hình khác nhau ở bệnh nhân đau thắt ngực không ổn định (UA) và ACS NSTEMI.
Chiến lược điều trị và mức độ khẩn cấp của quy trình phụ thuộc vào:
- tình trạng của bệnh nhân
- động lực của những thay đổi troponin
- EKG
- hình trái tim trong ECHO, v.v.
Một phương pháp thay thế cho các can thiệp mạch vành qua da trong STEMI (độc quyền) là liệu pháp tiêu sợi huyết, bao gồm tiêm tĩnh mạch thuốc để "làm tan" cục máu đông hình thành trên mảng xơ vữa vỡ.
Tuy nhiên, phương pháp điều trị này kém hiệu quả hơn và có nguy cơ biến chứng cao hơn - đặc biệt là chảy máu nghiêm trọng. Tuy nhiên, do mạng lưới các phòng xét nghiệm huyết động học 24/24 giờ được tổ chức tốt, việc điều trị bằng phương pháp tiêu sợi huyết đối với nhồi máu cơ tim đã bị đẩy sang lề ở Ba Lan.
Hội chứng mạch vành cấp tính - sơ cứu
Khi thảo luận về chủ đề hội chứng mạch vành cấp, chúng ta nên dành một vài lời cho các nguyên tắc cơ bản của xử trí nhồi máu cơ tim trước khi nhập viện.
- QUAN TRỌNG NHẤT: trong trường hợp đau dữ dội ở ngực, bệnh nhân (hoặc người từ môi trường xung quanh) nên gọi ngay xe cấp cứu - 112 hoặc 999
- bệnh nhân nên nằm ở tư thế nửa ngồi (với phần thân hơi nâng lên), đảm bảo sự thoải mái về hô hấp - ví dụ như cởi cúc cổ áo sơ mi, mở cửa sổ
- bạn có thể cho một chế phẩm có chứa axit acetylsalicylic với liều 150-325 mg (tốt nhất là ở dạng viên nén không bọc; nhai nó)
- Ở một người đã được kê toa một chế phẩm nitroglycerin ngậm dưới lưỡi để làm giảm tạm thời các triệu chứng mạch vành ở dạng bệnh ổn định, có thể dùng một liều duy nhất, không giảm đau trong vòng 3-5 phút hoặc tăng cường độ mạnh của nó sẽ dẫn đến việc phải gọi xe cấp cứu ngay lập tức, nếu chưa được thực hiện trước đó.
CẢNH BÁO! Việc gây ra ho bắt buộc trong trường hợp nghi ngờ nhồi máu là không có cơ sở.
CẢNH BÁO! ACS có thể dẫn đến ngừng tim! Mất ý thức và mất hơi thở buộc những người xung quanh bạn phải bắt đầu hô hấp nhân tạo (hồi sức tim phổi).
Các biến chứng của hội chứng mạch vành cấp tính
Hội chứng mạch vành cấp có nguy cơ biến chứng. Nguy cơ xảy ra các biến chứng nguy hiểm đến sức khỏe và tính mạng đặc biệt là do nhồi máu cơ tim. Nguy hiểm nhất trong số đó bao gồm
- suy tim cấp dưới dạng phù phổi hoặc thậm chí sốc tim (giả định rằng nó có thể xảy ra khi một cơn nhồi máu ảnh hưởng đến> 40% khối lượng cơ tâm thất)
- tái phát thiếu máu cục bộ / tái nhồi máu
- các biến chứng cơ học trong tim: vỡ cơ nhú, vỡ vách liên thất hoặc thành tim tự do (các biến chứng này hiếm gặp; tần suất dao động từ 1-2%)
- rối loạn nhịp tim, trong đó nguy hiểm nhất là rung thất (15-20% bệnh nhân STEMI), thực chất là tình trạng tim ngừng đập đột ngột cần phải hô hấp nhân tạo. VF có liên quan đến tử vong cao và làm xấu đi đáng kể tiên lượng lâu dài
- chứng phình động mạch tim
Hội chứng mạch vành cấp tính - tiên lượng và phục hồi chức năng
Sống sót sau hội chứng vành cấp có liên quan đến tăng nguy cơ tử vong trong giai đoạn sớm sau sự cố và làm xấu đi tiên lượng lâu dài. Không còn nghi ngờ gì nữa, việc chẩn đoán và thực hiện điều trị sớm và muộn quan trọng như thế nào.
Tuy nhiên, xử trí thích hợp sau sự cố mạch vành là rất quan trọng. Không thể nói quá vai trò của điều trị không dùng thuốc nhằm ức chế sự tiến triển của xơ vữa động mạch, có liên quan đến việc giảm nguy cơ tim mạch. Các giả định cơ bản của nó là:
- bỏ thuốc lá (chủ động và thụ động) - nguy cơ lặp lại biến cố mạch vành giảm 50% sau một năm bỏ thuốc lá!
- giảm cân
- giới thiệu một chế độ ăn kiêng - bệnh nhân sau ACS sẽ được hưởng lợi từ một cuộc tư vấn về chế độ ăn uống; các nguyên tắc cơ bản là: thay đổi chất lượng thực phẩm (ăn nhiều rau và trái cây, bánh mì nguyên hạt, cá, thịt nạc), tăng tiêu thụ chất béo không bão hòa đơn và đa với chi phí giảm chất béo bão hòa và chất béo chuyển hóa, hạn chế tiêu thụ muối ăn
- tăng cường hoạt động thể chất - đặc biệt khuyến khích tập thể dục nhịp điệu cường độ trung bình trong 30 phút, ít nhất 5 lần một tuần
Sau cơn nhồi máu cơ tim, bệnh nhân được phục hồi chức năng tim. Giai đoạn đầu tiên của nó diễn ra trong bối cảnh bệnh viện. Giai đoạn thứ hai có thể diễn ra trong điều kiện tĩnh - bệnh viện phục hồi chức năng, các khoa phục hồi chức năng tim hoặc bệnh nhân ngoại trú, tức là trong các khoa chăm sóc ban ngày.
Nó bao gồm các hoạt động đa ngành bao gồm tối ưu hóa điều trị bằng thuốc, giáo dục bệnh nhân trong lĩnh vực quản lý không dùng thuốc và tạo ra các chương trình tập thể dục tối ưu, được điều chỉnh riêng.